
施設系サービスの褥瘡・排せつ支援でアウトカム評価を導入──令和3年度介護報酬改定(1月18日)
社会保障審議会(遠藤久夫会長)は1月18日、田村憲久厚生労働大臣から諮問された令和3年度介護報酬改定の報酬告示案について、了承することを答申した。
施設系サービスの主な見直しの概要を紹介する。施設系サービスでは、褥瘡・排せつ支援でアウトカム評価を導入する(介護療養型医療施設を除く)。また口腔衛生管理や栄養ケア・マネジメント、リスクマネジメントの強化を図る。
先に施設系サービス全般や複数サービスに関係する内容を説明した後に、老健施設・介護医療院・介護療養型医療施設・特別養護老人ホームの順に報告していく(18日の記事で既に掲載した内容は省略)。
運営基準等の改正省令案については、13日に諮問・答申が行われた。既に別の記事で紹介しているが、新たに導入される加算及び報酬の減算に関わる内容や、人員配置基準・利用定員の緩和などで重要と思われる内容については再掲している。
参考:第199回社会保障審議会介護給付費分科会(1月18日)
施設系サービスに共通する見直し
褥瘡・排せつ支援の加算を看護小規模多機能型居宅介護にも拡大
施設系サービス(介護療養型医療施設を除く)では褥瘡マネジメント加算(介護医療院は褥瘡対策指導管理)、排せつ支援加算について、アウトカム評価を導入する。また両加算の算定対象に看護小規模多機能型居宅介護を追加する。

褥瘡マネジメント加算(10単位/月)について、加算(Ⅰ)と(Ⅱ)を新設する(併算は不可)。加算(Ⅰ)は毎月利用者1人あたり3単位を、加算(Ⅱ)は13単位を算定できる。また現行では3月に1回を限度とされているが、毎月の算定が可能になる。
加算(Ⅰ)の要件は、次のとおり。
入所者等ごとに褥瘡の発生と関連のあるリスクについて、施設入所時等に評価するとともに、少なくとも3月1回評価を行い、その評価の結果等のデータを厚労省(科学的介護情報システム)に提供するとともにその時系列の変化などのフィードバックを活用し、PDCAサイクルによりケアの質の向上を図る。
評価の結果、褥瘡の発生リスクがある入所者等ごとに、医師・看護師・介護職員・管理栄養士・介護支援専門員等が共同で、褥瘡管理に関する褥瘡ケア計画を作成する。計画に従い褥瘡管理を行うとともに、その管理の内容や入所者の状態について定期的に記録する。また評価に基づき、少なくとも3月に1回は計画を見直す。
加算(Ⅱ)は、加算(Ⅰ)の要件に加えて、褥瘡の発生リスクがある入所者に褥瘡が発生しない場合に算定できる。
排せつ支援加算は3段階へ
排せつ支援加算(100単位/月)は、加算(Ⅰ)~(Ⅲ)の3段階の設定にする。加算(Ⅰ)は毎月、利用者1人当たり10単位を、加算(Ⅱ)は15単位、加算(Ⅲ)は20単位をそれぞれ算定できる。現行では6月を限度とされているが、それを超えて算定が可能になる。
算定要件は次のとおり。
加算(Ⅰ)排せつ介護を要する入所者ごとに、要介護状態の軽減の見込みについて、医師又は医師と連携した看護師が施設入所時等に評価するとともに、少なくとも6月に1回評価し、その評価結果等のデータを科学的介護情報システムに提供するとともにそのフィードバックを活用する。
評価の結果、適切に対応することで要介護状態の軽減が見込まれる者について、医師・看護師・介護支援専門員等が共同して、排せつに介護が必要な原因を分析し、それに基づいた支援計画を作成する。計画に基づいた支援を継続し、評価に基づき、少なくとも3月に1回計画を見直す。
加算(Ⅱ)は、加算(Ⅰ)の要件に加えて、施設入所時等の評価の結果、要介護状態の軽減が見込まれる者について、施設入所時等と比較して、排尿・排便の状態の少なくとも一方が改善するとともに、いずれにも悪化が無いことが必要。又はおむつの「使用あり」から「使用なし」に改善している場合に算定できる。
加算(Ⅲ)は、加算(Ⅰ)の要件に加えて、施設入所時等の評価の結果、要介護状態の軽減が見込まれる者について、施設入所時等と比較して、排尿・排便の状態の少なくとも一方が改善するとともに、いずれにも悪化が無いことが必要。さらに、おむつの「使用あり」から「使用なし」に改善している場合に算定できる。
リハビリテーション・機能訓練、口腔、栄養の取組の一体的な推進
リハ・機能訓練、口腔、栄養の取組を一体的に運用し、自立支援・重度化防止を効果的に進める観点から見直す。関係通知を改正する。
リハ・機能訓練、口腔、栄養に関する加算等の算定要件とされている計画作成や会議について、リハ専門職・管理栄養士・歯科衛生士が必要に応じて参加することを明確化する。
またリハ・機能訓練、口腔、栄養に関する各種計画書(リハ計画書、栄養ケア計画書、口腔機能向上サービスの管理指導計画・実施記録)について、重複する記載項目を整理するとともに、それぞれの実施計画を一体的に記入できる様式を設ける。
この見直しは、施設系サービスに限らず、訪問リハ、通所系サービス、短期入所系サービス、多機能系サービス、居住系サービスでも同様に行う。
口腔衛生管理や栄養ケア・マネジメントを強化
施設系サービスにおいて、口腔衛生の管理や栄養ケア・マネジメントを強化していく。そのため次の2点を運営基準に規定する(3年の経過措置を設ける)。
▽口腔衛生管理体制を整備し、各入所者の状態に応じた口腔衛生の管理を計画的に行う。
▽入所者の栄養状態の維持及び改善を図り、自立した日常生活を営むことができるよう、各入所者の状態に応じた栄養管理を計画的に行う。栄養士に関して現行は1以上配置することとされているが、改定後は栄養士又は管理栄養士を1以上配置することとする。
こうした体制の見直しとともに、口腔衛生管理体制加算と栄養マネジメント加算は廃止する。また栄養ケア・マネジメントの未実施は1日につき、利用者1人当たり14単位の減算を行う(運営基準と同様に3年の経過措置を設ける)。
口腔衛生管理加算(90単位/月)について、現行と同じ要件と単位数の加算(Ⅰ)に加えて、加算(Ⅱ)を設定する。加算(Ⅱ)は、利用者1人当たり月110単位を算定する。加算(Ⅰ)と同じ要件に加えて、科学的介護情報システムにデータ提供するとともにそのフィードバックを活用する(介護療養型医療施設は対象外)。

栄養ケア・マネジメント強化加算を新設
栄養マネジメント強化加算を新設する(11単位/日)。算定要件は次のとおり。
▽管理栄養士を常勤換算方式で入所者の数を50(施設に常勤栄養士を1人以上配置し、給食管理を行っている場合は70)で除して得た数以上を配置する。
▽低栄養状態のリスクが高い入所者に対し、医師・管理栄養士・看護師等が共同して作成した栄養ケア計画に従い、食事の観察(ミールラウンド)を週3回以上行い、入所者ごとの栄養状態、嗜好等を踏まえた食事の調整などを実施する。
▽入所者が退所する場合も、管理栄養士が退所後の食事に関する相談支援を行う。
▽低栄養状態のリスクが低い入所者にも食事の際に変化を把握し、問題がある場合は早期に対応する。
▽入所者ごとの栄養状態等の情報を厚労省に提出し、継続的な栄養管理の実施に当たり、当該情報等を活用する(科学的介護情報システムにデータ提供するとともにフィードバックを活用)。
他方、低栄養リスク改善加算は廃止される。ただし介護療養型医療施設では栄養マネジメント強化加算が導入されずに、低栄養リスク改善加算が継続される。
施設におけるリハビリテーションマネジメント等の見直し
老健施設のリハビリテーションマネジメント及び、介護医療院の特別診療費(理学療法・作業療法・言語聴覚療法)について、自立支援・重度化防止に向けた更なる質の高い取組を促す観点から、科学的介護情報システムにリハのデータを提出し、フィードバックを受けて、PDCAサイクルを推進することを加算で新たに評価する。
具体的に老健施設ではリハビリテーションマネジメント計画書情報加算(33単位/月)を、介護医療院では理学療法、作業療法又は言語聴覚療法に係る加算(33単位/月)をそれぞれ導入する。
算定要件では、医師・理学療法士・作業療法士・言語聴覚士等が共同し、リハ実施計画を入所者又はその家族等に説明し、継続的にリハの質を管理していることを求める。さらに入所者ごとのリハ実施計画書の内容等の情報を科学的介護情報システムに提出すること等を求める。
サービス提供体制強化加算の見直し
サービス提供体制強化加算について、サービスの質の向上や職員のキャリアアップを一層推進する観点から見直されている。
施設系サービスと短期入所系サービスでは、新たな最上位区分の加算Ⅰの要件として、①介護職員の総数に占める介護福祉士の割合80%以上か、②勤続年数10年以上の介護福祉士が35%以上のいずれかに該当する場合で、さらにサービスの質の向上に資する取組を実施している場合に、入所者1人に対して1日当たり22単位を算定できることになった。これまでの加算Ⅰイ(介護福祉士の割合が60%以上の場合・18単位/日)は加算Ⅱになる。
加算Ⅲ(改正前の加算Ⅰロ、加算Ⅱ、加算Ⅲ相当)では、次のいずれかに該当する場合に6単位/日を算定できることになる。
具体的に、①介護福祉士50%以上②常勤職員75%以上③利用者に直接サービスを提供する職員の総数に占める勤続7年以上の職員の割合が30%以上─である。今回、③の勤続年数が従前の「3年以上」から「7年以上」と長くなった。より勤続年数が長い職員の割合が多い事業所を評価し、職員の定着を図る意味も含まれる。
施設系サービスでのリスクマネジメントを強化
施設系サービスでリスクマネジメントを強化する。現行では運営基準で事故の発生・再発の防止のため、①指針の整備②事故発生時等における報告とその分析を通じた改善策の周知徹底体制の整備③事故発生防止のための委員会及び従事者への定期的な研修─が義務付けられている。
今般の改定では、さらにこうした措置を適切に実施するための担当者の設置が追加される(6月の経過措置を設ける)。
報酬では、基準上に定める措置が講じられていない場合の「安全管理体制未実施減算」を導入する(6月の経過措置を設ける)。利用者1人当たり1日5単位減算する。
他方、「安全対策体制加算」が導入される。利用者1人当たり入所時に1回20単位を算定できる。算定要件では、外部の研修を受けた担当者が配置され、施設内に安全対策部門を設置し、組織的に安全対策を実施する体制が整備されていることを求める。

人員配置基準を緩和
人員配置基準を緩和する。
従来型施設とユニット型施設を併設する場合に、入所者の処遇に支障がない場合、介護・看護職員の兼務を可能とする。

広域型の特養・老健施設と、小規模多機能型居宅介護が併設する場合に、介護職員及び管理者の兼務を可能とする。

個室ユニット型施設の1ユニットの定員を緩和
個室ユニット型施設で1ユニットの定員を現行の「おおむね10人以下」から「原則としておおむね10人以下とし、15人を超えないもの」に緩和する。令和3年度以降の新設の施設で認める。短期入所系サービスでも同様に見直す。
他方、ユニット型個室的多床室は新たな設置を禁止する。
人員配置基準における仕事と育児・介護の両立支援への配慮
介護現場において、仕事と育児や介護との両立が可能になる環境整備を進め、職員の離職防止・定着促進を図る観点から、各サービスの人員配置基準や報酬の算定について次の見直しを行う。関係する通知を改正する。全サービスが対象になる。
▽「常勤」の計算に当たり、職員が育児・介護休業法による育児の短時間勤務制度を利用する場合に加えて、介護の短時間勤務制度等を利用する場合にも、週30時間以上の勤務で「常勤」として扱うことを認める。
▽「常勤換算方法」の計算に当たり、職員が育児・介護休業法による短時間勤務制度等を利用する場合、週30時間以上の勤務で常勤換算での計算上も1(常勤)と扱うことを認める。
▽人員配置基準や報酬算定において「常勤」での配置が求められる職員が、産前産後休業や育児・介護休業等を取得した場合に、同等の資質を有する複数の非常勤職員を常勤換算することで、人員配置基準を満たすことを認める。
この場合において、常勤職員の割合を要件とするサービス提供体制加算等の加算について、産前産後休業や育児・介護休業等を取得した場合、当該職員についても常勤職員の割合に含めることを認める。
介護老人保健施設
在宅復帰・在宅療養支援機能の評価の充実
平成30年度の介護報酬改定で、老健施設について在宅復帰・在宅療養支援機能を一層評価する観点から、報酬体系を抜本的に見直した。基本報酬については、従前の在宅強化型と従来型の2段階から、在宅強化型と基本型、その他型の3段階を設定。さらに在宅復帰・在宅療養支援機能加算も加算(Ⅰ)と加算(Ⅱ)の2つを設定。在宅復帰・在宅療養支援機能の評価は、基本報酬と加算の組み合わせで、従前の3段階から5段階にきめ細かく評価する見直しを行った。
在宅復帰・在宅療養支援機能加算(Ⅰ)は、基本報酬の基本型のみが算定できる(34単位/日)。さらに加算(Ⅱ)は基本報酬の在宅強化型のみが算定できる(46単位/日)。
加算(Ⅱ)を算定できる在宅強化型が最上位のいわゆる「超強化型」と位置付けられ、加算(Ⅰ)を算定できる基本型が「加算型」とされた。評価は、①超強化型②在宅強化型③加算型④基本型⑤その他型─の順となる。
この5段階の報酬の算定要件として、▽「在宅復帰・在宅療養支援等指標」(指標の各項目の値の合計の最高値は90)▽退所時指導等▽リハビリテーションマネジメント▽地域貢献活動▽充実したリハの5つを設定した。

令和3年度改定では、この「在宅復帰・在宅療養支援等指標」と、その他の要件の一部を見直す。 指標については、居宅サービスの実施数の指標で訪問リハの比重を高くする。またリハ専門職の配置割合の指標で理学療法士・作業療法委・言語聴覚士の3職種の配置を評価する。
また「その他型」を除く類型では、リハビリテーションマネジメントの実施要件が求められているが、医師の詳細な指示に基づくリハに関する事項を明確化する。


退所前連携加算の見直し
退所前連携加算(500単位)について、入所者の早期の在宅復帰を促進する観点から、現行の取組に加えて、入所前後から入所者が退所後に利用を希望する居宅介護支援事業者と連携し、退所後の介護サービスの利用方針を定めた場合の区分を設定する。
具体的に、入退所前連携加算として加算(Ⅰ)と加算(Ⅱ)を設定する。加算(Ⅰ)の算定要件は、次のとおり。
① 入所予定日前30日以内又は入所後30日以内に、入所者が退所後に利用を希望する居宅介護支援事業者と連携し、入所者の同意を得て、退所後の居宅サービス等の利用方針を定める。
② 現行の退所前加算と同じ要件。入所者の入所期間が1月を超え、入所者が退所し、居宅サービス等を利用する場合、先だって入所者が利用を希望する居宅介護支援事業者に対して、診療状況を示す文書を添えて居宅サービス等に必要な情報を提供し、連携してサービス等の利用に関して調整する。
加算(Ⅰ)では、この2つの要件を満たすことで600単位を算定できる。また加算(Ⅱ)は②の要件を満たすことで400単位を算定できる(現行よりも評価が下げられた)。
所定疾患施設療養費の見直し
老健施設の所定疾患施設療養費について、老健施設における疾患の発症・治療状況を踏まえ、対象に蜂窩織炎の者を追加するなど、算定要件を見直す。

かかりつけ医連携薬剤調整加算の見直し
かかりつけ医連携薬剤調整加算(125単位)について、かかりつけ医との連携を推進し、継続的な薬物治療を行う観点から見直す。
加算(Ⅰ)~加算(Ⅲ)を設定する。
要件は次の通り。それぞれ全ての全ての要件を満たす必要があり、入所者1人につき1回を限度とし、退所時に所定単位数を加算できる。
加算(Ⅰ)では、▽老健施設の医師又は薬剤師が、関連ガイドライン等を踏まえた高齢者の薬物療法に関する研修を受講していること▽入所後1月以内に、かかりつけ医に、状況に応じて処方の内容を変更する可能性があることを説明し、合意を得ていること▽入所中に服用薬剤の総合的な評価を行い、評価内容や入所時と退所時の処方内容に変更がある場合は変更の経緯及び変更後の状態について、退所時又は退所後1月以内に、かかりつけ医に情報を提要し、その内容を診療力に記載していること─を求める。100単位を算定できる。
加算(Ⅱ)では、加算(Ⅰ)を算定していることが前提。入所者の服薬情報等を科学的介護情報システムに提出する等の取組を行うことを求める。240単位を算定できる。
加算(Ⅲ)では、加算(Ⅰ)と(Ⅱ)を算定していることが前提。6種類以上の内服薬を処方されている入所者の処方内容について、老健施設の医師とかかりつけ医が共同して、総合的に評価・調整し、老健施設の医師が入所時に処方されていた内服薬の種類を1種類以上減少させる。さらに退所時に処方されている内服薬の種類が、入所時に比べ1種類以上減少している。100単位を算定できる。
短期入所療養介護における医学的管理の評価の充実
在宅療養支援機能を推進するため、老健施設の短期入所療養介護に、総合医学管理加算(275単位/日)を新設する。算定要件は次のとおり。
治療管理を目的とし、次の基準に従い、居宅サービス計画において計画的に行うことになっていない短期入所療養介護を行った場合に、7日を限度として1日につき所定単位数を加算する。医療の必要な利用者を緊急的に受け入れる場合を想定している。
▽治療方針を定め、治療管理として投薬・検査・注射・処置等を行う。
▽診療方針・診断・診断を行った日・実施した投薬・検査・注射・処置等の内容等を診療録に記載する。
▽かかりつけ医に対し、利用者の同意を得て、診療状況を示す文書を添えて必要な情報を提供する。
介護医療院
有床診療所から介護医療院への移行
介護医療院の浴室の施設基準(一般浴槽、特別浴槽の設置)について、入所者への適切なサービス提供の確保に留意しつつ、介護療養病床を有する診療所から介護医療院への移行を一層促進する観点から、基準を緩和する。
有床診療所から移行して介護医療院を開設する場合、入浴用リフトやリクライニングシャワーチェア等により、身体の不自由な者が適切に入浴できる場合は、一般浴槽以外の浴槽の設置は求めない。ただし施設の新築、増築又は全面的な改築の工事を行うまでの間の経過措置となる。
薬剤管理指導の見直し
薬剤管理指導(350単位/回、週1回、月4回まで算定)に科学的介護情報システムに入所者の服薬情報等を提出し、そのフィードバックを、処方に活用する場合を新たに評価する。同月の最初の薬剤管理指導算定時に、20単位をさらに加算できる。
その他、介護医療院については、長期療養生活移行加算を令和3年度から導入する一方、移行定着支援加算を令和2年度末に廃止する。
介護療養型医療施設
基本報酬を引き下げ
介護療養型医療施設(老人性認知症疾患療養病棟を除く)について、令和2年度診療報酬改定の医療療養病床の評価の見直しを踏まえ、基本報酬を引き下げる。
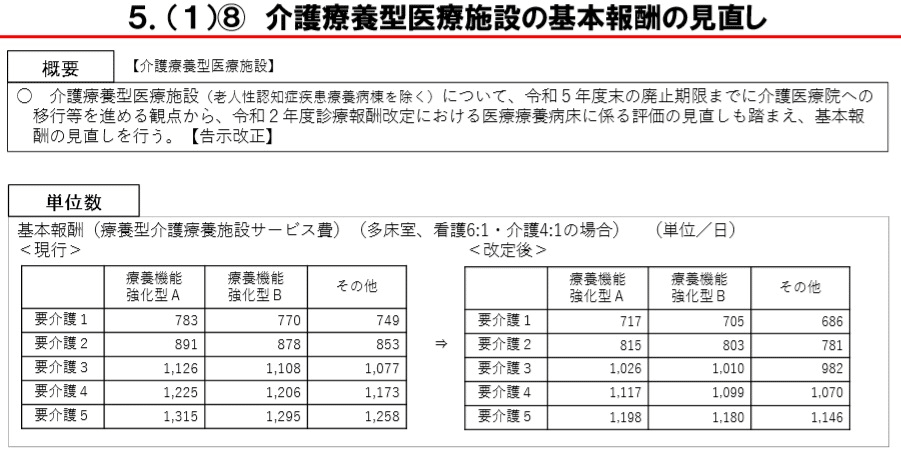
その他、介護医療院等への円滑な移行を促進するうえで、移行計画未提出減算を導入する。
特別養護老人ホーム
見守り機器等を導入した場合の夜勤職員配置加算や夜勤配置の見直し
特養及び短期入所生活介護の夜勤職員配置加算について、見守り機器やインカム等のICTを導入する場合について、算定要件の緩和等を行う。算定できる単位数に変更はない。
同加算の人員配置要件について、①現行の0・9人配置の見守り機器の導入割合を15%から10%に緩和する。また②新たに0・6人配置を可能とし要件を設定する。
新たな②0・6人配置では、見守り機器やインカム等の導入後、安全体制の確保の要件について、少なくとも3か月以上試行する。現場の職員の意見を適切に反映できるよう、夜勤職員をはじめ実際にケア等を行う多職種の職員が参画する施設内の委員会で、安全体制やケアの質の確保、職員の負担軽減が図られていることを確認したうえで届出を行うものとする。
新な安全体制の確保の要件は次のとおり。
▽利用者の安全やケアの質の確保、職員の負担を軽減するための委員会を設置
▽職員に対する十分な休憩時間の確保等の勤務・雇用条件への配慮
▽機器の不具合の定期的なチェックの実施(メーカーとの連携を含む)
▽職員に対するテクノロジー活用に関する教育の実施
▽夜間の訪室が必要な利用者に対する訪室の個別実施

同様に見守り機器を導入した場合に、従来型の特養では夜間の人員配置基準の緩和を可能とする(従来型に併設の短期入所生活介護も含む)。要件は、夜勤職員配置加算で新設される、②0・6人配置と同じだ。

緩和に当たっては、現行の配置人員数が2人以上に限り、1日当たりの配置人員数として、常勤換算方式による配置要件に変更する。ただし、配置人員数は常時1人以上(利用者数が61人以上の場合は常時2人以上)の配置とする。
テクノロジーの活用によるサービスの質の向上や業務効率化の推進
特養の日常生活継続支援加算について、令和2年度に実施した実証結果を踏まえ、見守り機器やインカム、スマホ、介護記録ソフト等のICT等の複数の機器を活用する場合に新たな評価を行う。単位数には変更はないが、算定要件を見直し、ICT等の複数の機器を活用し、利用者に対するケアのアセスメント評価や人員体制の見直しをPDCAサイクルで継続して行う場合、同加算に係る介護福祉士の配置要件を緩和する(6:1→7:1)。
要件として、テクノロジーを搭載した次の機器を複数導入していることを求める。少なくとも①~③を使用する。
① 見守り機器(入所者全員に使用)
② インカム(職員全員が使用)
③ 介護記録ソフト、スマホ等のICT
④ 移乗支援機器
さらに安全体制を確保していることが必要だ。具体的な要件は、夜勤職員配置加算で新設される0・6人配置の場合と同様で、利用者の安全やケアの質の確保、職員の負担を軽減するための委員会を設置するとともに、3か月間試行し、利用者の安全等を確認したうえで届け出ることとする。
同様の見直しを、特定施設入居者生活介護の入居継続支援加算でも行う。

特養における個別機能訓練加算の見直し
個別機能訓練加算(12単位/日)について、科学的介護情報システムへのデータ提出とそのフィードバックを活用する場合を評価する新たな区分を設ける。
現行の加算は、加算(Ⅰ)とし、科学的介護情報システムへのデータ提出等を行う場合に評価する加算(Ⅱ)を新設する(20単位/日)。加算(Ⅰ)と加算(Ⅱ)は併算を可能とする。
地域密着型特養における人員配置基準の緩和
サテライト型居住施設の入所者の処遇が、本体の(地域密着型)特養の生活相談員により適切に行われている場合、サテライト型の生活相談員を配置しないことを可能とする。
地域密着型特養(サテライト型を除く)において、他の社会福祉施設等の栄養士又は管理栄養士と連携し効果的な運営が期待でき、入所者の処遇に支障がない場合は、栄養士又は管理栄養士を配置しないことを可能とする。


